2例不同预后的后极部肉芽肿型眼弓蛔虫病
阅读量:6074
DOI:10.3978/j.issn.1000-4432.2019.05.01
发布日期:2023-12-04
作者:
邵明芹 ,葛庆曼
展开更多 '%20fill='white'%20fill-opacity='0.01'/%3e%3cmask%20id='mask0_3477_29692'%20style='mask-type:luminance'%20maskUnits='userSpaceOnUse'%20x='0'%20y='0'%20width='16'%20height='16'%3e%3crect%20id='&%23232;&%23146;&%23153;&%23231;&%23137;&%23136;_2'%20x='16'%20width='16'%20height='16'%20transform='rotate(90%2016%200)'%20fill='white'/%3e%3c/mask%3e%3cg%20mask='url(%23mask0_3477_29692)'%3e%3cpath%20id='&%23232;&%23183;&%23175;&%23229;&%23190;&%23132;'%20d='M14%205L8%2011L2%205'%20stroke='%23333333'%20stroke-width='1.5'%20stroke-linecap='round'%20stroke-linejoin='round'/%3e%3c/g%3e%3c/g%3e%3c/svg%3e)
关键词
后极部肉芽肿型眼弓蛔虫病
预后
玻璃体切割
摘要
本文报道2例诊断为后极部肉芽肿型弓蛔虫病的患者,病例1接受糖皮质激素及玻璃体切割联合剥膜手术,术后视力明显提高;病例2因错过治疗时机,致视力丧失。提示后极部肉芽肿型眼弓蛔虫病致视网膜前膜时,眼科医生应积极给予手术治疗,改善患者视功能。
全文
弓蛔虫病是一种全球性但少见的疾病,由犬、猫最常见的胃肠道寄生虫-弓蛔虫引起[1-2]。弓蛔虫幼虫进入眼睛会导致眼弓蛔虫病,该病中国不常见。本文报道2例不同预后的后极部肉芽肿型弓蛔虫病,提醒眼科医师一定重视积极治疗,以挽救患者的视功能。
1 临床资料
1.1 病例 1
患儿男, 12 岁 , 2015 年 8 月因发现左眼视物不清5 d在当地医院诊断为急性视神经炎。既往体健。家中养狗 2 年。入院检查 : 全身一般情况正常。右眼视力1.0;左眼视力0.06,矫正不提高。右眼检查无异常。左眼眼压13 mmHg(1 mmHg=0.133 kPa)。左眼结膜无充血,角膜透明,前房正常深,房水清,瞳孔直径3 mm,相对性瞳孔传入阻滞(relative afferent pupillar y defect,RAPD)(+);晶状体透明;视盘前团状玻璃体混浊;视盘水肿,边界不清楚,视盘颞上约1 PD炎性渗出,边界不清,后极部视网膜血管白鞘,黄斑水肿高起(图1A)。荧光素眼底血管造影(fluorescein fundus angiography,FFA)示:44 s时玻璃体混浊呈遮蔽荧光,11分51秒时视盘颞上病灶强荧光,视网膜血管壁着染(图1B,1C);光学相干断层扫描(optical coherence tomography,OCT)示:视盘颞上视网膜高反射遮蔽下方视网膜组织(图1D),黄斑囊样水肿伴视网膜神经上皮脱离(图1E);眼B超检查示:后极部视网膜可见膜性隆起(图1F)。弓形虫抗体IgG(?),IgM(?);血清弓蛔虫抗体IgG(+);结核菌素试验阴性;梅毒螺旋体抗体、HIV抗体阴性。血常规示:嗜酸性粒细胞5.3%,单核细胞10.5%,淋巴细胞41.3%,中性粒细胞42.6%。入院诊断:左眼弓蛔虫病(后极部肉芽肿型),眼弓蛔虫性视神经炎。予口服强的松40 mg,每天1次,每周减量5 mg,减至15 mg后维持治疗2个月;联合后筋膜下曲安奈德20 mg注射控制炎症。4 d后,左眼视力0.12,视盘颞上肉芽肿边缘变锐利,视盘颞下出现新的约1/6 PD大的肉芽肿,后极部视网膜血管白鞘好转;OCT示:黄斑水肿明显减轻(图1G~1I)。2015年10月复诊,左眼最佳矫正视力0.5,OCT示:黄斑中心凹正常结构,黄斑颞侧视网膜前膜(图1J)。2015年1 1月复诊,患者仍每天口服强的松15 mg,左眼最佳矫正视力下降至0.15,OCT示:黄斑中心正常结构消失,视网膜前膜牵拉(图1K),予玻璃体切割及剥膜治疗。2015年12月10复诊,左眼最佳矫正视力0.25,黄斑中心形态恢复,视网膜前膜被剥除(图1L,1M)。
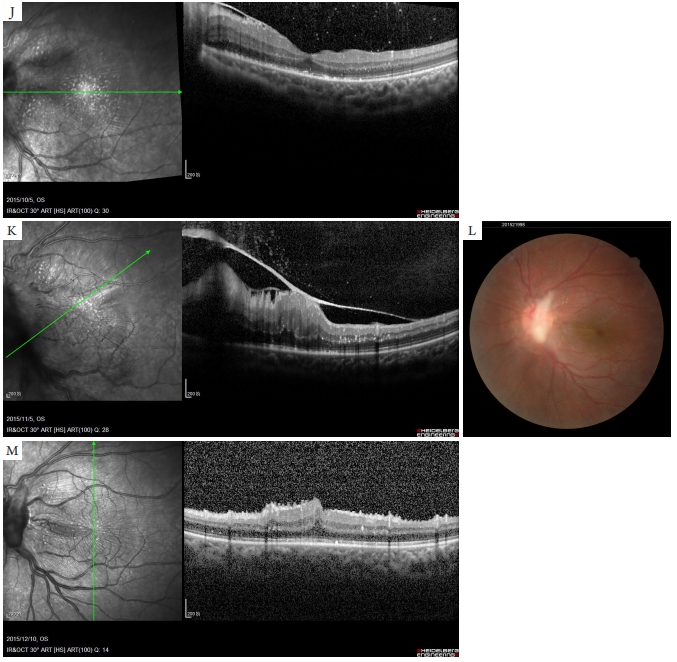
图1 病例1治疗前后的眼底检查
Figure 1 Fundus examination before and after treatment of Case 1
(A)视盘前团状玻璃体混浊;视盘水肿,边界不清楚,视盘颞上约1 PD炎性渗出,边界不清,后极部视网膜血管白鞘,黄斑水肿高起;(B,C)FFA示44秒时玻璃体混浊呈遮蔽荧光,11分51秒时视盘颞上病灶强荧光,视网膜血管壁着染;(D)OCT示视盘颞上视网膜高反射遮蔽下方视网膜组织;(E)OCT示黄斑囊样水肿伴视网膜神经上皮脱离;(F)B超示后极部视网膜可见膜性隆起;(G)口服强的松治疗4 d后视盘颞下出现1个约1/6 PD的新肉芽肿(黑色箭头),黄斑区星芒状渗出;(H)视盘周边视网膜水肿减轻;(I)黄斑水肿消退(视力0.4);( J)口服强的松治疗后2个月,黄斑颞侧出现纤维增殖膜牵拉,黄斑中心凹存在(视力0.5);(K)口服强的松治疗后3个月,增殖膜牵拉黄斑中心,中心凹正常形态消失(视力0.15);(L,M)玻璃体切割术后1个月,黄斑中心凹形态恢复(视力0.25)。
(A) A whitish plaques mimicking cotton wool spots, macular edema and retina vascular sheathing; (B, C) Abnormal hypo-fluorescein in the early phase and mild leakage around optic disc and whitish spots in the late phase; (D) OCT showed depicted hyper-reflective round lesion in the RNF layer with posterior shadowing; (E) OCT showed severe macular edema with neurosensory detachment; (1F) Ultrasonography showed local retinal eminence and vitreous opacity; (G) After oral prednisone treatment for 4 days, a new granuloma appeared (black arrow); (H) Retinal swelling was improved; (I) Macular edema disappeared (visual acuity: 0.4); ( J) After oral prednisone treatment for 2 months, OCT found the normal macula and epiretinal membrane in macula temporal (visual acuity: 0.5); (K) After oral prednisone treatment for 3 months, the normal structure of macula disappeared because of the traction of epiretinal membrane (visual acuity: 0.15); (L, M) One month after vitrectomy, the epiretinal membrane was removed and the macula became normal (visual acuity: 0.25).
1.2 病例 2
患者男,2 6岁,右眼视物重影6 d于2012年9月门诊就诊。养藏獒2年,否认其他病史。右眼视力(Vod)0.15?,矫正不提高,左眼视力(Vos)1.0。右眼眼压10.0 mmHg,结膜无充血,角膜清,前房未见异常,瞳孔(?),晶状体(?)。视盘水肿,边界不清,颞下可见出血,其间圆形白色渗出物位于视网膜前,大小约1/4视盘面积(图2A)。FFA示 : 晚期视盘高荧光,病灶呈遮蔽低荧光(图2B);OCT示:黄斑囊样水肿伴神经上皮脱离(图2C)。弓形虫抗体IgG(?),IgM(?);血清弓蛔虫抗体IgG(+);结核菌素试验阴性;梅毒螺旋体抗体、HIV抗体阴性。左眼压10.5 mmHg,余未见异常。入院诊断:右眼弓蛔虫病(后极部肉芽肿型)。予全身激素治疗联合后筋膜下曲安奈德注射控制炎症,用药7 d后出院。2013年6月复诊,眼部检查:右眼视力0.08,矫正不提高。右眼眼压15 mmHg,外眼正常;双眼结膜无充血,角膜透明,前房正常深,房水清。瞳孔直径3 mm,对光反射正常;晶状体清;后极部可见纤维增生膜(图2D);OCT示视网膜前膜伴玻璃体牵拉(图2E);FFA示:晚期视盘高荧光,视网膜弥漫性荧光增强(图2F)。患者失访。于2015年5月因右眼视物不见半年再次门诊就诊。眼部检查:右眼视力光感,矫正不提高;右眼眼压8 mmHg,外眼正常;结膜无充血,角膜透明,前房正常深,房水清;瞳孔直径3 mm,对光反射正常;晶状体白色混浊;眼底不清。B超检查示右眼视网膜闭漏斗状脱离(图2G)。
图2 病例2的眼部表现
Figure 2 Ocular findings of Case 2
(A)视盘水肿,边界不清,颞下可见出血,其间圆形白色渗出物位于视网膜前,大小约1/4视盘面积;(B)FFA示晚期视盘高荧光,病灶呈遮蔽低荧光;(C)黄斑囊样水肿伴神经上皮脱离;(D)后极部可见纤维增生膜;(E)OCT示视网膜前膜伴玻璃体牵拉,黄斑中心正常结构消失;(F)FFA示晚期视盘高荧光,视网膜弥漫性荧光增强;(G)B超示视网膜闭漏斗状脱离。
(A) The optic disc is edematous and ill-defined, with subtemporal hemorrhage, and a round white exudate is located in front of the retina, approximately 1/4 of the size of the optic disc; (B) FFA showed demonstrated hyper-fluorescein around optic disc and whitish spots in the late phase; (C) Severe macular edema with neurosensory detachment; (D) Epiretinal membrane in the posterior pole retina; (E) OCT showed the normal macula disappeared on account of epiretinal membrane and the traction of vitreous body; (F) FFA showed hyper-fluorescein around optic disc and diffuse mild leakage in the retina in the late phase; (G) Ultrasound showed narrow funnel-shaped retinal detachment.
2 讨论
眼弓蛔虫病多见于健康的4岁以上的小儿,平均年龄为8岁,多为眼内单个幼虫感染,常有猫狗接触史,根据病变部位分为眼底周边部的肉芽肿、后极部肉芽肿、慢性眼内炎[1]。Wilkinson等[2]发现后极部肉芽肿型是最常见的类型,约占44%。本文2例均属于后极部肉芽肿型弓蛔虫病,呈边界不清的视网膜灰白色肿块,病灶为1/4~1 PD大小,位于视盘的周围。OCT示视网膜肉芽肿呈阴影遮挡下方视网膜组织,随着病程的进展,从OCT检查看,肉芽肿处形成致密的纤维性玻璃体增殖条带,病例2最终出现牵引性视网膜脱离,视力严重受损。Ahn等[3]研究发现:38.7%的肉芽肿可完全或部分消退,约50%会导致色素上皮瘢痕;45.2%的患者肉芽肿的大小、数量、位置不会发生改变;16.1%的患者肉芽肿会发生连续或间断性迁移,本文病例1经治疗后肉芽肿完全消退。
眼弓蛔虫病导致视力下降的原因依次为玻璃体炎症、黄斑囊样水肿、牵拉性视网膜脱离、视网膜前膜[4]。病例1 RAPD呈阳性,说明弓蛔虫同时也导致了视神经的损害。本文2例患者初诊时OCT检查均有黄斑囊样水肿,病例1经糖皮质激素治疗后黄斑水肿消退,但视力仅有部分提高,说明肉芽肿引起的视网膜损害及视神经炎也导致了视力的下降。
血清抗体的酶联免疫吸附测定(enzyme-linked immunosorbent assay,ELISA)对弓蛔虫的感染具有91%的敏感性和90%的特异性,多认为如果眼部具有弓蛔虫病的症状和体征,1:8的滴度就足以证实眼弓蛔虫病,且眼内液的ELISA检查更具有诊断价值[5]。本文2例患者均有犬类接触史,血清弓蛔虫抗体IgG均呈阳性,结合单眼后极部肉芽肿型病灶,可以诊断为眼弓蛔虫病。
目前临床上对有眼内急性感染的眼弓蛔虫病的标准治疗方案是使用糖皮质激素,可控制眼内炎症,减轻玻璃体混浊,抑制视网膜前膜的生成[6],糖皮质激素联合抗弓蛔虫药物阿苯达唑可有效控制了眼弓蛔虫病。Ahn等[3]发现单纯使用激素治疗可以显著减轻眼内炎症程度。本文2例患者均早期采用单纯糖皮质激素治疗起到了一定疗效,但疾病发展过程中均出现了玻璃体视网膜增殖,且对视网膜牵拉明显。眼弓蛔虫继发的视网膜前膜发展迅速,可导致严重的视网膜变形甚至视网膜脱离[3]。玻璃体切割手术可以恢复正常的视网膜结构,剥除增殖膜,切除混浊的玻璃体,因此可以稳定或改善患者的视功能[6]。病例1出现视网膜前增殖膜牵拉视网膜,尚未出现视网膜脱离前,积极给予玻璃体切割及剥除增殖膜手术治疗,有效地防止了疾病继续进展,避免了病例2出现的严重牵拉性视网膜脱离的情况。因此,正确诊断、积极干预治疗可以有效改善眼弓蛔虫病患者的视功能,避免错失治疗良机而导致患者失明。
利益冲突
所有作者均声明不存在利益冲突。
开放获取声明
本文适用于知识共享许可协议(Creative Commons),允许第三方用户按照署名(BY)-非商业性使用(NC)-禁止演绎(ND)(CC BY-NC-ND)的方式共享,即允许第三方对本刊发表的文章进行复制、发行、展览、表演、放映、广播或通过信息网络向公众传播,但在这些过程中必须保留作者署名、仅限于非商业性目的、不得进行演绎创作。详情请访问:https://creativecommons.org/licenses/by-nc-nd/4.0/。
基金
暂无基金信息
参考文献
1. Arevalo JF, Espinoza JV, Arevalo FA. Ocular toxocariasis[ J]. J Pediatr
Ophthalmol Strabismus, 2013, 50(2): 76-86.
2. Wilkinson CP, Welch RB. Intraocular toxocara[ J]. Am J Ophthalmol,
1971, 71(4): 921-930.
3. Ahn SJ, Woo SJ, Jin Y, et al. Clinical features and course of ocular
toxocariasis in adults[ J]. PLoS Negl Trop Dis, 2014, 8(6): e2938.
4. Stewart JM, Cubillan LD, Cunningham ET Jr. Prevalence, clinical
features, and causes of vision loss among patients with ocular
toxocariasis[ J]. Retina, 2005, 25(8): 1005-1013.
5. 李凤鸣. 中华眼科学[M]. 北京: 人民卫生出版社, 2014: 2083-2085.
LI FM. Chinese Ophthalmology[M]. Beijing: People’s Health Publishing House, 2014: 2083-2085.
LI FM. Chinese Ophthalmology[M]. Beijing: People’s Health Publishing House, 2014: 2083-2085.
6. Ahn SJ, Ryoo NK, Woo SJ. Ocular toxocariasis: clinical features,
diagnosis, treatment, and prevention[ J]. Asia Pac Allergy, 2014, 4(3):
134-141.