小梁切除术不同结膜瓣滤过泡的形成分析
阅读量:3203
发布日期:2024-11-07
作者:
丁琼 ,谭荣强 ,郑春昌 ,许维强
展开更多 '%20fill='white'%20fill-opacity='0.01'/%3e%3cmask%20id='mask0_3477_29692'%20style='mask-type:luminance'%20maskUnits='userSpaceOnUse'%20x='0'%20y='0'%20width='16'%20height='16'%3e%3crect%20id='&%23232;&%23146;&%23153;&%23231;&%23137;&%23136;_2'%20x='16'%20width='16'%20height='16'%20transform='rotate(90%2016%200)'%20fill='white'/%3e%3c/mask%3e%3cg%20mask='url(%23mask0_3477_29692)'%3e%3cpath%20id='&%23232;&%23183;&%23175;&%23229;&%23190;&%23132;'%20d='M14%205L8%2011L2%205'%20stroke='%23333333'%20stroke-width='1.5'%20stroke-linecap='round'%20stroke-linejoin='round'/%3e%3c/g%3e%3c/g%3e%3c/svg%3e)
关键词
滤过泡
结膜瓣
小梁切除术
摘要
目的: 探讨小梁切除术两种不同结膜瓣术后功能性滤过泡形成情况。
方法: 比较 372 例(372 只眼) 原发性青光眼不同结膜瓣小梁切除术术后功能性滤过泡形成情况, 其中以角巩缘为基底的结膜瓣 165 只眼, 以穹窿部为基底的结膜瓣 207 只眼。
结果: 术后 1 周对所有患者进行了观察, 3 个月时只有 127 只眼进行了随访。以角巩缘为基底的结膜瓣手术组术后 1 周滤过泡成功率为 83.03 %, 3 个月时为 78.69 %。以穹窿部为基底的结膜瓣手术组术后 1 周滤过泡成功率为 55.07 %, 3 个月时为 53.03 %。两组比较有明显差别。
结论: 本组研究发现, 传统的以角巩缘为基底的结膜瓣术后滤过泡成功率高于以穹窿部为基底的结膜瓣, 其术后降压效果相应亦较好。
全文
目前抗青光眼的小梁切除术主要有两种不同的结膜瓣手术方法:一种是传统的以角巩缘为基底的结膜瓣, 简称为Ⅰ型结膜瓣; 一种是改良的结膜瓣, 即以穹窿部为基底的结膜瓣, 简称为Ⅱ型结膜瓣。抗青光眼的小梁切除术术后滤过泡成功与否直接决定术后临床效果, 但关于两种结膜瓣术后滤过泡成功率高低的研究却少见报道, 本研究旨在比较两种不同结膜瓣术后滤过泡成功率的高低及疗效。
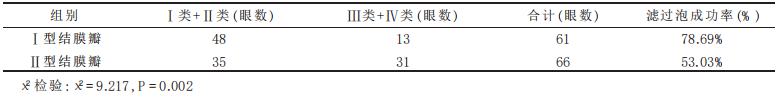
术后 3 个月共有 127 只眼复诊, 其中Ⅰ型结膜瓣组 61 只眼中, Ⅰ类 38 只眼(62.30%) , Ⅱ类 10 只眼(16.39%) , Ⅲ类 8 只眼(13.11%) , Ⅳ类 5 只眼(8.20%) , 滤过泡成功率为78.69%; Ⅱ型结膜瓣组 66 只眼中, Ⅰ类 15 只眼(22.73%) , Ⅱ类 20 只眼(30.30%) , Ⅲ类 28 只眼(42.42%) , Ⅳ类 3 只眼(4.55%) , 滤过泡成功率为53.03%。经 X 2 检验, 两组间滤过泡成功率的差别有统计学意义(P < 0.05, 见表 3) 。
术后 3 个月滤过泡形成成功者(Ⅰ类+Ⅱ类) ,两组眼压比较差异无显著性(P > 0.05) ; 滤过泡形成失败者(Ⅲ类+Ⅳ类) , 两组眼压比较差异亦无显著性(P > 0.05) ; 但Ⅰ型结膜瓣组的平均眼压明显低于Ⅱ型结膜瓣组(P < 0.05, 见表 4) 。
术后 1 周Ⅰ型结膜瓣组出现伤口渗漏2例,低眼压性浅前房 21 例, 恶性青光眼 1 例, 葡萄膜炎 17 例, 视力不良 57 例; Ⅱ型结膜瓣组出现伤口渗漏 10 例, 低眼压性浅前房 26 例, 恶性青光眼 2 例, 葡萄膜炎 14 例, 视力不良 73 例。其中伤口渗漏发生率经 X 2 检验两组比较有差异(X 2= 4.581, P = 0.032) , 其他各并发症分别经X 2 检验, 两组发生率无差异(P > 0.05) 。
术后 3 个月白内障发生或加剧的Ⅰ型结膜瓣组 19 例, Ⅱ型结膜瓣组 21 例, 经 X 2 检验两组无差异(P > 0.05) 。回访的两组病人中均未出现其它明显并发症。
Ⅰ型结膜瓣在临床上应用已久, 适用于绝大多数青光眼手术。Ⅱ型结膜瓣毕竟也是一种改良的手术方法, 其具有分离范围小、对眼球筋膜扰动少、手术野清晰、操作方便和拆线简单等优点。因此, 临床上多用于①青光眼白内障联合手术和现代人工房水引流物植入手术; ②对于滤过无效、眼压升高需再次手术的病人, 因要避开原手术部位,须选择颞侧或颞下方入路者; ③对于一些睑裂特别小、手术野看不清、暴露不良的患者。
目前, 单纯的小梁切除术仍是一种治疗青光眼可靠而广泛采用的手术方式, 但从以上结果来看, 不管采用哪一型结膜瓣, 手术的成功率总的来说还是偏低的, 原因主要是术后滤过口的瘢痕形成不可避免, 术后早期的低眼压性浅前房不好控制。因此, 不少学者在此基础上不断地改良与探索。中山大学中山眼科中心提出了联合运用多种改良技术的复合式小切除术 治疗青光眼的概念, 它在Ⅰ型结膜瓣的基础上汇集了小梁切除术,巩膜瓣缝线的松解或拆除方法和影响伤口愈合的抗代谢药物等三项技术的优点。为了防止术后前房不稳定、滤过泡形成不理想及减少术后早期及远期并发症, 提高手术的成功率, 为了减少手术失败及残留青光眼, 复合小梁切除技术的应用将是青光眼滤过性手术治疗的未来发展趋势, 正被越来越多青光眼学者所接受, 尤其适用于具有手术失败高危因素的青光眼或难治性青光眼。


对象与方法
一、一般资料:
选取 2003 年 1 月至 2006 年 12 月在我院行小梁切除手术的原发性青光眼患者共 372 例(372 只眼) (双眼病变者不入选) , 采用投硬币法随机将入选病例分为Ⅰ型结膜瓣组与Ⅱ型结膜瓣组, 对患者实施盲法。其中Ⅰ型结膜瓣 165 只眼, Ⅱ型结膜瓣 207 只眼。Ⅰ型结膜瓣组, 男 69 只眼, 女 96 只眼; 年龄34~75 岁, 平均(53.12 ± 11.55) 岁; 原发性急性闭角型青光眼 85 只眼, 原发性慢性闭角型青光眼 57 只眼, 原发性开角型青光眼 23 只眼。Ⅱ型结膜瓣组, 男 76 只眼, 女 131 只眼; 年龄33~84岁, 平均(54.76 ± 12.54) 岁; 原发性急性闭角型青光眼 95 只眼, 原发性慢性闭角型青光眼71只眼, 原发性开角型青光眼 41 只眼。患者的基线资料——年龄经两样本 t 检验, 性别、疾病类型经 X 2 检验比较, 两组差异无显著性(P >0.05) 。患者术前眼压Ⅰ型结膜瓣组为26.65~60.27mmHg (1 mmHg = 0.133 kPa) , 平均 (42.68 ± 11.86) mmHg, Ⅱ 型 结 膜瓣组为 27.09 ~59.72 mmHg, 平均 (41.35 ± 10.45) mmHg, 经两样本t 检 验 , 两组差异无显著性 (t =1.130, P > 0.05) 。
二、手术方法:
Ⅰ型结膜瓣的手术方法不予复述。Ⅱ型结膜瓣的手术方法为局部球结下浸润麻醉后, 夹取上直肌缝牵引线固定眼球, 在上方角巩缘 10 点~2点方位剪开球结膜及其下方筋膜, 向上分离筋膜约6mm高。如果切口过紧, 可在 10 点或 2 点方位上做小的放射状松解切口。烧灼止血, 完成巩膜瓣下小梁切除后, 用 10-0 线在 10 点和 2 点方位拉紧结膜瓣缝合于浅层巩膜上固定, 使结膜切口与角巩缘对合良好, 且较紧密, 有时甚至可超过角膜缘1 mm使角膜上方稍压陷。巩膜瓣均为矩形, 两边宽4 mm, 基底边长5 mm。两组入选病例术中均未用抗代谢药物,用可调整缝线, 手术均由同一术者施行并且均圆满完成, 未出现术中并发症, 术后通过按摩眼球或者激光断线来调节滤过量及维护滤过泡。
三、疗效评价标准:
我们统计了患者术后 1 周和 3 个月的滤过泡形成情况, 并将术后滤过泡形成情况分为四类[1] :Ⅰ类( 微囊状泡) : 微囊、缺血、壁薄; Ⅱ类(平坦弥散泡) : 弥散、透明液腔、壁较厚; Ⅲ类(瘢痕泡) : 实而平、加压无隆起; Ⅳ类(包裹囊状泡) : 囊肿样, 界限清晰, 壁厚。Ⅰ类和Ⅱ类滤过泡都表明结膜下有持续的外滤过的房水存在, 因此又称为功能性滤过泡, 即成功的滤过泡。Ⅲ类和Ⅳ类为非功能性滤过泡, 即失败的滤过泡, Ⅳ类滤过泡虽然也有房水外引流, 但被包裹的囊腔明显限制了结膜的吸收面积, 只能视做前房的有限延长, 对增加房水吸收并无帮助[2] 。滤过泡成功率=(Ⅰ类+Ⅱ类) /总例数×100 %。
结果
从滤过泡形成时间上统计, Ⅰ型结膜瓣组中术后第 1 天就形成功能性滤过泡的有 114 只眼,占 69.09%, Ⅱ型结膜瓣组中仅 41 只眼, 占19.81%。Ⅱ型结膜瓣组中成功的病人多在术后 4~7 d才开始形成功能性滤过泡。
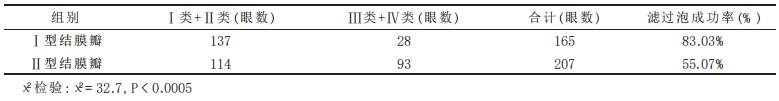
术后1周, 做了Ⅰ型结膜瓣的 165 只眼中, Ⅰ类 63 只眼(38.18%) , Ⅱ类 74 只眼(44.85%) , Ⅲ类 28 只眼(16.97%) , Ⅳ类 0 只眼(0%) , 滤过泡成功率为83.03%。做了Ⅱ型结膜瓣的 207 只 眼中, Ⅰ类 19 只眼(9.18%) , Ⅱ类 95 只眼(45.89%) ,Ⅲ类 93 只眼(44.93%) , Ⅳ类 0 只眼(0%) , 滤过泡成功率为55.07%。经 X2 检验, 两组间滤过泡成功率的差别有统计学意义(P < 0.05, 见表 1) 。
术后1周滤过泡形成成功者(Ⅰ类+Ⅱ类) , 两组眼压比较差异无显著性(P > 0.05) ; 滤过泡形成失败者(Ⅲ类+Ⅳ类) , 两组眼压比较差异亦无显著性(P > 0.05) ; 但Ⅰ型结膜瓣组的平均眼压明显低于Ⅱ型结膜瓣组(P < 0.000 5, 见表 2) 。术后1周, 做了Ⅰ型结膜瓣的 165 只眼中, Ⅰ类 63 只眼(38.18%) , Ⅱ类 74 只眼(44.85%) , Ⅲ类 28 只眼(16.97%) , Ⅳ类 0 只眼(0%) , 滤过泡成功率为83.03%。做了Ⅱ型结膜瓣的 207 只 眼中, Ⅰ类 19 只眼(9.18%) , Ⅱ类 95 只眼(45.89%) ,Ⅲ类 93 只眼(44.93%) , Ⅳ类 0 只眼(0%) , 滤过泡成功率为55.07%。经 X2 检验, 两组间滤过泡成功率的差别有统计学意义(P < 0.05, 见表 1) 。
术后 3 个月共有 127 只眼复诊, 其中Ⅰ型结膜瓣组 61 只眼中, Ⅰ类 38 只眼(62.30%) , Ⅱ类 10 只眼(16.39%) , Ⅲ类 8 只眼(13.11%) , Ⅳ类 5 只眼(8.20%) , 滤过泡成功率为78.69%; Ⅱ型结膜瓣组 66 只眼中, Ⅰ类 15 只眼(22.73%) , Ⅱ类 20 只眼(30.30%) , Ⅲ类 28 只眼(42.42%) , Ⅳ类 3 只眼(4.55%) , 滤过泡成功率为53.03%。经 X 2 检验, 两组间滤过泡成功率的差别有统计学意义(P < 0.05, 见表 3) 。
术后 3 个月滤过泡形成成功者(Ⅰ类+Ⅱ类) ,两组眼压比较差异无显著性(P > 0.05) ; 滤过泡形成失败者(Ⅲ类+Ⅳ类) , 两组眼压比较差异亦无显著性(P > 0.05) ; 但Ⅰ型结膜瓣组的平均眼压明显低于Ⅱ型结膜瓣组(P < 0.05, 见表 4) 。
术后 1 周Ⅰ型结膜瓣组出现伤口渗漏2例,低眼压性浅前房 21 例, 恶性青光眼 1 例, 葡萄膜炎 17 例, 视力不良 57 例; Ⅱ型结膜瓣组出现伤口渗漏 10 例, 低眼压性浅前房 26 例, 恶性青光眼 2 例, 葡萄膜炎 14 例, 视力不良 73 例。其中伤口渗漏发生率经 X 2 检验两组比较有差异(X 2= 4.581, P = 0.032) , 其他各并发症分别经X 2 检验, 两组发生率无差异(P > 0.05) 。
术后 3 个月白内障发生或加剧的Ⅰ型结膜瓣组 19 例, Ⅱ型结膜瓣组 21 例, 经 X 2 检验两组无差异(P > 0.05) 。回访的两组病人中均未出现其它明显并发症。
讨论
青光眼小梁切除术后滤过泡形成失败的原因主要是手术致结膜、上巩膜和虹膜的创伤, 使血管收缩, 纤维蛋白原、纤维连接蛋白、纤维蛋白溶酶原等血浆蛋白及血细胞漏出。这些组织因素暴露后, 血浆凝成胶样纤维蛋白—纤维连接蛋白基质,单核细胞和巨噬细胞等炎性细胞与新生毛细血管和成纤维细胞移行到伤口内, 形成瘢痕使手术失败[3, 4] 。从以上结果来看, 术后滤过泡形成时间越早, 术后成功率也就越高。我们观察到Ⅱ型结膜瓣较Ⅰ型结膜瓣术后滤过泡形成时间晚, 考虑有以下因素: 1) 在角巩缘做切口, 分离组织时易出血,做烧灼止血或电凝止血时, 易损伤该区组织, 不利于切口早期愈合, 加上重力作用及上眼睑的运动造成切口漏水, 滤过泡难以形成。2) Ⅱ型结膜瓣术后滤过泡按摩时间晚。术后早期按摩可使房水经巩膜瘘孔进入结膜下, 以松解巩膜与结膜组织, 防止其粘连, 可以预防疤痕性及包裹性囊状滤过泡的发生[5, 6] 。正如很多学者所强调的, 做角巩缘结膜瓣切口, 术后2 d内不能按摩眼球, 应待切口基本愈合, 方可按摩。我们对Ⅰ型结膜瓣组病人术后第一天滤过泡形成不好的可立即开始给予滤过泡按摩, 而对Ⅱ型结膜瓣组病人术后第 1 天滤过泡形成不好的只能在术后第 3 天开始滤过泡按摩,因此Ⅱ型结膜瓣组中成功的病人多在术后4~7 d才形成功能性滤过泡。术后 1 周和 3 个月比较, Ⅰ型结膜瓣滤过泡成功率均大于Ⅱ型结膜瓣, 经分析可能与Ⅱ型结膜瓣术式的如下缺点有关: ①缝合结膜瓣切口时, 采用从两端拉紧结膜瓣甚至超过角膜缘1 mm 使角膜稍下陷的方法, 对滤过口的机械压迫作用也可能造成滤过口的不畅, 导致滤过量减少, 滤过泡难以形成。②巩膜瓣切口距离结膜瓣切口较近, 巩膜瘘口的瘢痕与结膜切口的瘢痕及结膜下组织往往粘连紧密, 滤过不畅。并且角巩缘部位分布着干细胞, 增生活跃, 上皮细胞容易长入巩膜瓣下, 导致巩膜瓣及结膜瓣疤痕化的程度增加, 这也容易导致滤过泡的包裹[7] 。③结膜瓣分离范围小导致房水滤过面积小, 使滤过量减少,容易使滤过泡瘢痕化。从本研究可看出, 只要成功形成滤过泡, 不论采用何种结膜瓣, 术后眼压均降低到理想程度, 但因Ⅰ型结膜瓣滤过泡成功率大于Ⅱ型结膜瓣, 故Ⅰ型结膜瓣组的术后眼压降低效果明显好于Ⅱ型结膜瓣组。
两组术后并发症发生率除术后 1 周伤口渗漏有所差别外, 其他均无差异, 这说明两种手术方法的安全性基本一致。伤口渗漏Ⅱ型结膜瓣组发生率稍高于Ⅰ型结膜瓣组, 考虑与Ⅱ型结膜瓣伤口的位置较低和缝合较稀疏有关, 但低眼压性浅前房发生率两组并无差别则考虑其与除伤口渗漏外的其它多个因素有关。Ⅰ型结膜瓣在临床上应用已久, 适用于绝大多数青光眼手术。Ⅱ型结膜瓣毕竟也是一种改良的手术方法, 其具有分离范围小、对眼球筋膜扰动少、手术野清晰、操作方便和拆线简单等优点。因此, 临床上多用于①青光眼白内障联合手术和现代人工房水引流物植入手术; ②对于滤过无效、眼压升高需再次手术的病人, 因要避开原手术部位,须选择颞侧或颞下方入路者; ③对于一些睑裂特别小、手术野看不清、暴露不良的患者。
目前, 单纯的小梁切除术仍是一种治疗青光眼可靠而广泛采用的手术方式, 但从以上结果来看, 不管采用哪一型结膜瓣, 手术的成功率总的来说还是偏低的, 原因主要是术后滤过口的瘢痕形成不可避免, 术后早期的低眼压性浅前房不好控制。因此, 不少学者在此基础上不断地改良与探索。中山大学中山眼科中心提出了联合运用多种改良技术的复合式小切除术 治疗青光眼的概念, 它在Ⅰ型结膜瓣的基础上汇集了小梁切除术,巩膜瓣缝线的松解或拆除方法和影响伤口愈合的抗代谢药物等三项技术的优点。为了防止术后前房不稳定、滤过泡形成不理想及减少术后早期及远期并发症, 提高手术的成功率, 为了减少手术失败及残留青光眼, 复合小梁切除技术的应用将是青光眼滤过性手术治疗的未来发展趋势, 正被越来越多青光眼学者所接受, 尤其适用于具有手术失败高危因素的青光眼或难治性青光眼。
表1 术后 1 周滤过泡形成情况

表2 术后 1 周眼压情况

表3 术后 3 个月滤过泡形成情况

表4 术后 3 个月眼压情况

基金
暂无基金信息
参考文献
1. 周文炳, 主编. 临床青光眼. 第 2 版. 北 京 : 人 民 卫 生出版社, 2000: 387- 389.
2. 傅培. 小梁切除术后功能性滤过泡的维护及重建. 眼科, 2006; 15(2) : 93.
3. Al-Shahwan S, Al-Torbak AA, Al-Jadaan I, et al. Longterm follow up of surgical repair of late bleb leaks after glaucoma filtering surgery. J Glaucoma, 2006; 15(5) : 432- 436.
4. Sherwood MB. A sequential, multiple-treatment, targeted approach to reduce wound healing and failure of glaucoma filtration surgery in a rabbit model ( an American
Ophthalmological Society thesis) . Trans Am Ophthalmol Soc, 2006; 104: 478- 492.
5. 蒋爱玲. 青光眼滤过手术成功要素探讨. 眼外伤职业眼病杂志, 2003; 25(7) : 485- 486.
6. Szaflik J, Kaminska A, Cieslik K, et al. Risk factors for encapsulated filtering bleb after trabeculectomy—own experience. Klin Oczna, 2004; 106 (1-2 Suppl) : 179 -181.
7. 王海瑛, 陈琳琳, 王奇, 等. 结膜瓣切口大小对小梁切除术后滤过泡形成的影响, 中国实用眼科杂志, 2006;24(5) : 497- 498.